Rosa,
uma mulher de 50 anos de idade, procurou atendimento médico relatando
que, há cerca de quatro semanas, passou a apresentar dispneia aos
grandes esforços que rapidamente evoluiu para ortopneia e episódios de
dispneia paroxística noturna. Associadamente, informou ter astenia e
diminuição do volume urinário. Há cerca de duas semanas, somaram-se a
esses sintomas: edema de membros inferiores, aumento do volume
abdominal, empachamento pós-prandial e inapetência. Relatou ter sentido
palpitações taquicárdicas frequentes desde o início do quadro
supramencionado, porém não associadas a escurecimento visual, sensação
de desmaio ou perda de consciência. Nega dor torácica, febre, calafrios
ou perda ponderal no período.
Antecedentes clínicos relevantes:
informou ter diagnóstico de hipertensão arterial há cinco anos, com uso
irregular de diurético (de cujo nome não se lembra) e negou o uso de
digitálicos e de outros medicamentos. Disse nunca ter residido em zona
rural. Negou transfusões sanguíneas, diabetes melito e outras doenças.
Exame físico: pressão arterial de 150 mmHg × 100 mmHg, frequência
cardíaca de 110 bpm, frequência respiratória de 28 incursões/min.
Paciente em regular estado geral, dispneica, aceitando com dificuldade o
decúbito dorsal (ortopneica), acianótica, anictérica, brevilínea,
consciente e orientada no tempo e no espaço. Aparelho Cardiovascular:
pré-córdio calmo, sem abaulamentos ou retrações. Ictus cordis
visível e palpável no 7.º espaço intercostal esquerdo, a 18 cm da linha
médio-esternal, impulsivo, com extensão de 6 cm, deslocando-se 4 cm com
decúbito de Pachon (onde apresenta extensão de 8 cm), globoso, bífido
(presença de impulsão pré-sistólica). Ritmo cardíaco regular, tríplice,
às custas de galope de 4.ª bulha, bulhas taquicárdicas, 2.ª bulha
hiperfonética em tambour (clangorosa) em foco aórtico e foco
aórtico acessório (componente aórtico mais intenso que o pulmonar),
presença de desdobramento paradoxal da 2.ª bulha em foco pulmonar. Foram
auscultados: sopro mesotelessistólico, tipo honk, grau 3
(classificação de Levine), mais bem audível em foco mitral, irradiado
para linha axilar posterior, que fica mais intenso durante a realização
da manobra de preensão manual (hand grip) e sopro holossistólico,
suave, grau 2 (classificação de Levine) localizado no foco tricúspide,
sem irradiação, intensificado com a manobra de Rivero Carvallo. Pulsos
arteriais palpáveis e simétricos. Pulso carotídeo, endurecido, rítmico e
alternante (pulsus alternans). Constatou-se turgência da veia
jugular direita, com cabeceira do leito a 45º (chegando ao ângulo da
mandíbula). Apresentava onda V gigante no pulso venoso jugular e refluxo
hepatojugular anormal. Ausência de varizes e de sinais periféricos de
trombose venosa profunda. Aparelho respiratório: murmúrio vesicular
rude, com estertores inspiratórios, em ambas as bases pulmonares.
Sibilos esparsos. Abdome: globoso. Presença de hepatomegalia dolorosa e
ascite. Baço impalpável. Sem circulação colateral patológica. Ruídos
hidroaéreos presentes. Extremidades: presença de importante edema de
membros inferiores em bota, com sinal de Godet presente e perfusão
periférica lentificada.
Considere, ainda, que, durante o atendimento médico da paciente Rosa, citada no caso clínico anterior, tenha sido realizado o registro da tira de ritmo eletrocardiográfico, conforme mostra a imagem a seguir.
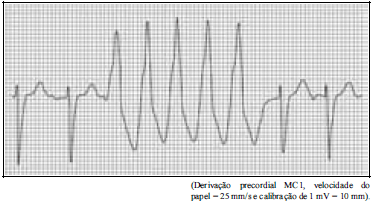
Com base nessas informações, julgue o próximo item.
Perda de acoplamento intercelular (por lesão miocárdica), aumento da tensão parietal intraventricular (feedback eletromecânico), ativação do sistema nervoso simpático, produção de autoanticorpos contra receptores beta-1 adrenérgicos e distúrbios eletrolíticos são exemplos de fatores etiofisiopatogênicos associados à arritmia cardíaca apresentada pela paciente em questão.