Um paciente de 59 anos de idade foi internado com queixa de dor
precordial que irradia para membro superior esquerdo de três
horas de duração, com palidez cutaneomucosa e sudorese fria.
História da doença pregressa: há cerca de sete anos e meio, o
paciente apresentou dor precordial e retroesternal de forte
intensidade, associada à pressão arterial de 170 mmHg x 130
mmHg, sendo submetido a um cateterismo que demonstrou
obstrução de 80% da artéria coronária esquerda. Foi, então,
realizada uma angioplastia com colocação de stent. Histórico
da doença atual e antecedentes: hipertenso há 17 anos de
difícil controle, obeso, portador de diabetes mellitus tipo 2. Ao
exame físico: regular estado geral, confuso, hipocorado 2+/4+,
anictérico, acianótico, afebril. Peso = 127 kg, altura = 170 cm,
FC = 90 bpm, SpO2 = 95%, PA = 140 mmHg x 90 mmHg. A
avaliação do perfil lipídico revelou: colesterolemia = 333
mg/dL, trigliceridemia = 224 mg/dL; glicemia = 114 mg/dL.
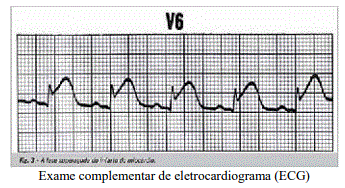
No eletrocardiograma, foi detectado infarto agudo do miocárdio
com supradesnível do segmento ST. O paciente recebeu
nitroglicerina e heparina por via endovenosa, além de captopril e
ácido acetilsalicílico. Após as primeiras 24 horas, o paciente
encontrava-se em Killip 2 e foi introduzida furosemida
endovenosa.
Com base nesse caso clínico e tendo em vista os
conhecimentos correlatos, julgue os itens a seguir.
Ainda no ambiente hospitalar, esse paciente deve ser inserido na fase 2 da reabilitação cardiovascular (RCV), depois das primeiras 24 horas a 48 horas com ausência de sintomas, objetivando movimentação precoce e redução dos efeitos deletérios da imobilidade no leito.
Provas
Questão presente nas seguintes provas
Residência em Fisioterapia - Terapia Intensiva
120 Questões