Foram encontradas 50 questões.
Paciente masculino, 40 anos, vítima de acidente auto x auto de alto impacto, é levado ao departamento de emergência em tábua rígida e com imobilização cervical, com os seguintes achados no exame físico: PA 60x30mmHg, FC 140 bpm, FR 24, Sat 96% em ar ambiente, lúcido e orientado, queixando-se de dor abdominal.
A – Vias aéreas pérvias.
B– Expansibilidade pulmonar adequada, exame físico do tórax normal.
C– Ausência de fraturas ou sangramentos externos. Dor abdominal difusa com abdome tenso e distendido.
D– Glasgow 15, sem déficit motor, contactuante e sem amnésia lacunar.
E – Ausência de lesões externas em extremidades e dorso.
Sobre o trauma abdominal fechado, é INCORRETO afirmar:
Provas
A síndrome de HELLP é um quadro grave que pode ocorrer em 0,2 a 0,8% de todas as gestações. Várias classificações são utilizadas para o diagnóstico de síndrome de HELLP. Dentre os itens a seguir, qual não se relaciona diretamente com essa patologia?
Provas
Sobre a hemorragia subaracnóidea (HSA) espontânea, devido à ruptura de um aneurisma cerebral, é CORRETO afirmar:
Provas
| PA (mmHg) | PVC (mmHg) | PAP (mmHg) | POAP (mmHg) | IC (L/min/m²) | FC | |
| I | 85/40 | 5 | 34/30 | 6 | 5,4 | 130 |
| II | 85/60 | 19 | 35/26 | 23 | 1,9 | 120 |
| III | 84/60 | 22 | 46/22 | 22 | 2,0 | 130 |
| IV | 90/70 | 4 | 30/17 | 8 | 1,7 | 140 |
| V | 80/60 | 20 | 50/15 | 4 | 1,9 | 140 |
PA – Pressão arterial; PVC-Pressão venosa central (VR 8-12mmHg); PAP-Pressão sistólica de artéria pulmonar (VR < 30x12mmHg); POAP-Pressão ocluída de artéria pulmonar (VR 2-12mmHg); IC-Índice cardíaco (DC/sup. Corporal – VR 2,8 a 4,2); FC-Frequência cardíaca.
A – Embolia Pulmonar
B– Infarto Agudo do Miocárdio
C– Tamponamento Cardíaco
D– Choque Séptico
E – Hemorragia
Provas
Sobre as fraturas expostas, é CORRETO afirmar:
Provas
Sobre escalas e critérios de triagem, é CORRETO afirmar:
Provas
Paciente masculino, 1 ano e 5 meses de idade, deu entrada no pronto atendimento infantil levado pela mãe. Foi relatado que há 2 meses iniciou quadro de tosse produtiva, escarro de coloração esverdeada e febre baixa de até 37,9ºC recorrente. Já procurou atendimento prévio, sendo diagnosticado com pneumonia em fase inicial e recebeu tratamento com amoxicilina. Após 7 dias sem redução dos sintomas, alterou-se o tratamento para amoxicilina com clavulanato por 10 dias. Com apenas melhora parcial dos sintomas, retornou ao pronto atendimento, sendo medicado com azitromicina. Retorna novamente ao atendimento por persistência dos sintomas. Ao exame, apresentava-se em regular estado geral, hidratado, T 37,9ºC, FC 126bpm, FR 41, murmúrios vesiculares com roncos e sibilos esparsos predominantemente em base pulmonar direita, com presença de tiragem subcostal. Seu Rx de tórax demonstrou pequena consolidação projetada para o lobo inferior direito. O hemograma demonstrava: Hb 11,3 g/dL, Ht 33%, Leucócitos 8500/mm3 (0% de bastões, segmentados 1955/mm3, linfócitos 4675/mm3 e eosinófilos 850/mm3).
Sobre o caso explicitado, qual diagnóstico diferencial não deve ser considerado?
Provas
Paciente masculino, 74 anos, levado ao PS por queixa de palpitações, cansaço progressivo aos mínimos esforços, com piora há 5 dias, dispneia paroxística noturna e edema de membros inferiores associada a diminuição de diurese e fraqueza. História prévia de hipertensão arterial em uso irregular de captopril e hidroclorotiazida, ex-etilista e ex-tabagista. Estava em regular estado geral, PA 100x50mmHg, FC 120bpm, FR 28irpm. Ausculta pulmonar com estertores crepitantes bilateralmente em bases e até 1/3 médio. Ausculta cardíaca com ritmo regular com extrabatimentos ocasionais, bulhas hipofonéticas e presença de B3, além de sopro sistólico 2+/4 em foco mitral. Apresentava edema de membros inferiores simétrico e turgência jugular bilateralmente, além de hepatomegalia dolorosa de 3cm a partir do rebordo costal. Seu RX de tórax demonstrava cardiomegalia, sinais de congestão peri-hilar e derrame pleural pequeno em hemitórax direito. O tratamento medicamentoso da insuficiência cardíaca pode ser dividido em dois grupos de fármacos:
Provas
Você é acionado para transportar uma paciente da UBS para o serviço de referência de cardiologia de sua cidade. Trata-se de uma mulher de 38 anos com queixa de palpitação e tontura com início há 1 hora. Portadora de artrite reumatoide em uso de prednisona 10mg/dia e leflunomida 20mg/dia. Apresentava-se à chegada sonolenta com Escala de Coma de Glasgow de 13 (AO 3, MRV 4, MRM 6), PA 80x40mmHg, saturação de 95% em ar ambiente. Já na ambulância, o monitor de transporte demonstrava o seguinte tração eletrocardiográfico:
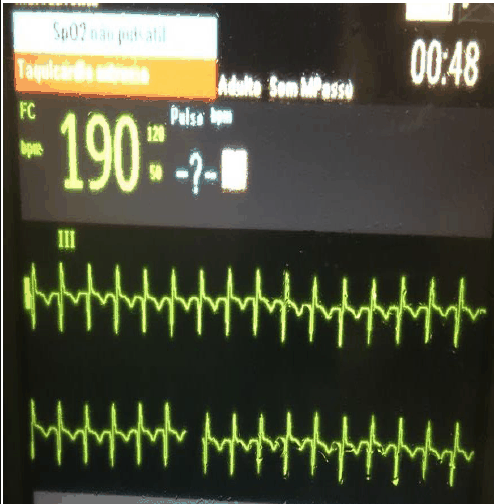
Qual conduta deverá ser realizada?
Provas
Paciente masculino, 61 anos, procurou o serviço de emergência referindo piora da dispneia basal nos últimos 3 dias e agora com dispneia ao repouso. Nos últimos dias, vinha utilizando o spray broncodilatador 8 a 10 vezes ao dia com alívio discreto dos sintomas. Nas últimas 2 horas, a falta de ar tornou-se insustentável, o que o fez procurar atendimento. Relatava ainda tosse produtiva com expectoração amarelo-esverdeada e sibilância no mesmo período. Paciente etilista social e tabagista há 46 anos sem outras comorbidades, fazia uso regular de formoterol 12mcg inalado de 12/12h, teofilina 300mg 12/12h e salbutamol spray quando necessário.
Estava em regular estado geral, corado, hidratado e afebril. Dispneia ao repouso com agitação. PA 100x70mmHg, FR 32irpm com tiragem intercostal e saturação de 72% em ar ambiente.
Sua ausculta pulmonar revelava murmúrios vesiculares diminuídos globalmente com roncos esparsos. Demais exame físico não tinha alteração.
Solicitado uma gasometria arterial em ar ambiente, Rx de tórax, hemograma, função renal e eletrólitos.
Iniciado oxigenioterapia com cateter nasal a 2L/min, prescrito salbutamol 8 gotas + ipratrópio 35 gts via inalatória, além de 60mg de metilprednisolona endovenosa.
Após 1 hora da conduta inicial, o paciente persistia queixando-se de dispneia e agora apresentava-se sonolento, mas ainda responsivo e foi solicitado nova gasometria arterial.
1º Gasometria arterial (em ar ambiente): pH 7,22, PaO2 45mmHg, PaCO2 69mmHg, HCO3 29mEq/L, BE + 4,5, SatO2 73%.
2º Gasometria arterial (com CNO2 2L/min): pH 7,1, PaO2 91mmHg, PaCO2 87mmHg, HCO3 30mEq/L, BE + 5,7, SatO2 96%.
Qual seria uma justificativa para a piora clínica e das trocas gasosas exibida pelo paciente no momento da coleta da segunda gasometria arterial?
Provas
Caderno Container