Foram encontradas 60 questões.
Primigesta de 24 anos, 40 semanas e 2 dias de gestação, em trabalho de parto há 14 horas, encontra-se
em segundo período (período expulsivo) há 2 horas e 30 minutos. Pré-natal sem intercorrências, 10
consultas realizadas, todos os exames normais, sorologias negativas, grupo sanguíneo O positivo,
cultura para Streptococcus agalactiae negativa. Nega comorbidades. Gestação espontânea, desejada.
Peso pré-gestacional: 62 kg, peso atual: 78 kg (ganho de 16 kg). Admitida em trabalho de parto ativo
(6 cm de dilatação) há 8 horas. Recebeu analgesia de parto (peridural) há 6 horas com boa analgesia.
Bolsa rota há 10 horas (rotura espontânea), líquido claro. Ao exame obstétrico atual: paciente cansada,
sonolenta entre as contrações, cooperativa mas com puxos ineficazes. PA: 125/78 mmHg, FC: 88 bpm,
Tax: 37,1 °C. AU: 38 cm.
Toque vaginal:
•Dilatação: completa (10 cm)
•Apresentação: cefálica
•Variedade de posição: occipito-púbica (OP - occipício anterior)
•Plano de De Lee: +3 (cabeça no assoalho pélvico)
•Bolsa rota (líquido claro)
•Não há circular de cordão palpável
•Bossa serossanguínea pequena (edema fisiológico do couro cabeludo)
•Pelve: sem estreitamentos evidentes, diâmetros adequados
•Dinâmica uterina: Contrações irregulares, 2-3/10 minutos, intensidade variável. Paciente com puxos fracos e descoordenados, refere exaustão.
Cardiotocografia: BCF basal: 155-160 bpm (taquicardia leve). Variabilidade: mínima (< 5 bpm). Desacelerações tardias em 3 das últimas 5 contrações (nadir 110-120 bpm, recuperação lenta). Padrão categoria II tendendo a III (não tranquilizador).
Considerando o quadro clínico de período expulsivo prolongado com padrão de frequência cardíaca fetal não tranquilizador, qual a melhor conduta?
Toque vaginal:
•Dilatação: completa (10 cm)
•Apresentação: cefálica
•Variedade de posição: occipito-púbica (OP - occipício anterior)
•Plano de De Lee: +3 (cabeça no assoalho pélvico)
•Bolsa rota (líquido claro)
•Não há circular de cordão palpável
•Bossa serossanguínea pequena (edema fisiológico do couro cabeludo)
•Pelve: sem estreitamentos evidentes, diâmetros adequados
•Dinâmica uterina: Contrações irregulares, 2-3/10 minutos, intensidade variável. Paciente com puxos fracos e descoordenados, refere exaustão.
Cardiotocografia: BCF basal: 155-160 bpm (taquicardia leve). Variabilidade: mínima (< 5 bpm). Desacelerações tardias em 3 das últimas 5 contrações (nadir 110-120 bpm, recuperação lenta). Padrão categoria II tendendo a III (não tranquilizador).
Considerando o quadro clínico de período expulsivo prolongado com padrão de frequência cardíaca fetal não tranquilizador, qual a melhor conduta?
Provas
Questão presente nas seguintes provas
Mulher de 31 anos procura o pronto-socorro ginecológico com queixa de atraso menstrual de 6
semanas, associado a sangramento vaginal discreto de cor vermelho-escuro há 3 dias e dor em baixo
ventre à esquerda de intensidade leve a moderada, tipo "fisgada", com piora nas últimas 12 horas. Nega
tonturas, síncope ou sangramento volumoso. Refere teste de gravidez de farmácia positivo há 1 semana.
Última menstruação há 45 dias (DUM confiável, ciclos regulares de 28-30 dias). G2P0A1: gestação
anterior há 3 anos resultou em aborto espontâneo com 8 semanas, tratado com curetagem uterina sem
intercorrências. Antecedente de salpingite tratada há 5 anos (internação hospitalar, antibioticoterapia
EV por 7 dias). Nega DIU atual ou prévio. Parceiro fixo há 2 anos. Nega alergias medicamentosas
conhecidas. Ao exame físico: paciente em regular estado geral, consciente, orientada, sem palidez
significativa. PA: 115/70 mmHg, FC: 82 bpm, Tax: 36,5 °C. Abdome: plano, ruídos hidroaéreos
presentes, levemente doloroso à palpação profunda em fossa ilíaca esquerda, sem sinais de irritação
peritoneal (Blumberg negativo), sem massas palpáveis. Exame especular: sangramento vaginal discreto
em pequena quantidade, vermelho-escuro, sem coágulos, colo fechado. Toque vaginal: útero de volume
normal, amolecido, colo fechado, anexo esquerdo discretamente doloroso à mobilização, sem massas
palpáveis definidas, fundo de saco posterior livre (sem abaulamento ou dor intensa).
Exames laboratoriais: β-hCG quantitativo: 2.850 mUI/mL Hemograma: Hb 12,8 g/dL, Ht 38%, leucócitos 8.200/mm³, plaquetas 268.000/mm³ Tipagem sanguínea: A negativo Progesterona sérica: 8,2 ng/mL
Ultrassonografia transvaginal: Útero: volume normal (60 cm³), endométrio espessado (12 mm, trilaminar), cavidade uterina vazia, sem saco gestacional intrauterino visível Anexo direito: ovário direito normal (8 cm³), sem massas. Anexo esquerdo: imagem anecoica arredondada para-anexial esquerda medindo 2,8 x 2,2 cm, com halo hiperêmico ao Doppler colorido, sem embrião visível no interior (compatível com saco gestacional extra-uterino). Líquido livre na cavidade pélvica: ausente Fundo de saco de Douglas: livre.
Considerando o diagnóstico de gravidez ectópica íntegra e as opções terapêuticas disponíveis, qual a melhor conduta?
Exames laboratoriais: β-hCG quantitativo: 2.850 mUI/mL Hemograma: Hb 12,8 g/dL, Ht 38%, leucócitos 8.200/mm³, plaquetas 268.000/mm³ Tipagem sanguínea: A negativo Progesterona sérica: 8,2 ng/mL
Ultrassonografia transvaginal: Útero: volume normal (60 cm³), endométrio espessado (12 mm, trilaminar), cavidade uterina vazia, sem saco gestacional intrauterino visível Anexo direito: ovário direito normal (8 cm³), sem massas. Anexo esquerdo: imagem anecoica arredondada para-anexial esquerda medindo 2,8 x 2,2 cm, com halo hiperêmico ao Doppler colorido, sem embrião visível no interior (compatível com saco gestacional extra-uterino). Líquido livre na cavidade pélvica: ausente Fundo de saco de Douglas: livre.
Considerando o diagnóstico de gravidez ectópica íntegra e as opções terapêuticas disponíveis, qual a melhor conduta?
Provas
Questão presente nas seguintes provas
Gestante de 29 anos, G2P1, com 39 semanas e 3 dias de gestação pela DUM (confirmada por
ultrassonografia do primeiro trimestre), procura o pronto-socorro obstétrico às 6 horas da manhã
referindo perda súbita de líquido claro pela vagina há aproximadamente 8 horas (às 22 h da noite
anterior), que ocorreu enquanto dormia. Relata que acordou com a cama molhada e o líquido continuou
saindo em pequena quantidade ao longo da noite. Nega sangramento vaginal. Refere movimentação
fetal preservada. Nega contrações uterinas regulares, apenas "endurecimento" abdominal esporádico e
indolor. Pré-natal completo sem intercorrências, 9 consultas realizadas, todos os exames normais,
sorologias negativas, grupo sanguíneo B positivo. Cultura para Streptococcus agalactiae (GBS)
realizada com 36 semanas: positiva. Gestação anterior há 4 anos: parto vaginal a termo, RN 3.400g,
sem complicações. Nega alergias medicamentosas. Ao exame físico: paciente em bom estado geral,
afebril. PA: 118/74 mmHg, FC: 78 bpm, Tax: 36,7 °C. AU: 36 cm, feto único em situação longitudinal,
apresentação cefálica, dorso à direita. BCF: 138 bpm. Útero normotônico, sem contrações palpáveis
no momento do exame.
Exame especular: Perda de líquido claro pelo orifício cervical externo, que se acentua com manobra de Valsalva. pH vaginal (teste com papel de nitrazina): positivo (azul - pH alcalino > 6,0). Teste de cristalização (esfregaço de fundo de saco vaginal em lâmina): positivo (padrão em "samambaia" ou "folha de samambaia"). Colo fechado ao exame visual, sem sangramento.
Toque vaginal: Colo posterior, 1 cm de dilatação, 30% de apagamento, consistência firme, apresentação cefálica móvel, plano -3 de De Lee. Confirma saída de líquido durante o exame.
Cardiotocografia: BCF basal 135-140 bpm, variabilidade moderada, 3 acelerações em 20 minutos, sem desacelerações. Sem contrações uterinas.
Ultrassonografia obstétrica: Feto único, apresentação cefálica, biometria compatível com 39 semanas, peso estimado 3.200g (percentil 50), índice de líquido amniótico: 4,8 cm (oligoidrâmnio moderado - normal: 8-24 cm), placenta grau II posterior, sem alterações.
Considerando o diagnóstico de rotura prematura de membranas a termo e as recomendações atuais, qual a conduta mais adequada?
Exame especular: Perda de líquido claro pelo orifício cervical externo, que se acentua com manobra de Valsalva. pH vaginal (teste com papel de nitrazina): positivo (azul - pH alcalino > 6,0). Teste de cristalização (esfregaço de fundo de saco vaginal em lâmina): positivo (padrão em "samambaia" ou "folha de samambaia"). Colo fechado ao exame visual, sem sangramento.
Toque vaginal: Colo posterior, 1 cm de dilatação, 30% de apagamento, consistência firme, apresentação cefálica móvel, plano -3 de De Lee. Confirma saída de líquido durante o exame.
Cardiotocografia: BCF basal 135-140 bpm, variabilidade moderada, 3 acelerações em 20 minutos, sem desacelerações. Sem contrações uterinas.
Ultrassonografia obstétrica: Feto único, apresentação cefálica, biometria compatível com 39 semanas, peso estimado 3.200g (percentil 50), índice de líquido amniótico: 4,8 cm (oligoidrâmnio moderado - normal: 8-24 cm), placenta grau II posterior, sem alterações.
Considerando o diagnóstico de rotura prematura de membranas a termo e as recomendações atuais, qual a conduta mais adequada?
Provas
Questão presente nas seguintes provas
Gestante de 27 anos, G1P0, com 31 semanas e 2 dias de gestação pela DUM (confirmada por
ultrassonografia do primeiro trimestre), dá entrada no pronto-socorro obstétrico com queixa de
contrações uterinas regulares e dolorosas há 3 horas, associadas a dor lombar baixa. Nega sangramento
vaginal, perda de líquido amniótico ou trauma. Movimentação fetal preservada. Pré-natal sem
intercorrências, sorologias negativas, grupo sanguíneo O positivo. Nega tabagismo, etilismo ou uso de
drogas. Sem comorbidades. Nega gestações ou partos anteriores. Nega infecção urinária recente. Ao
exame físico: paciente lúcida, orientada, corada, hidratada. PA: 115/72 mmHg, FC: 84 bpm, Tax: 36,8
°C. AU: 29 cm, feto único em situação longitudinal, apresentação cefálica. BCF: 142 bpm. Contrações
uterinas palpáveis: 4 contrações em 10 minutos, duração 35-40 segundos, boa intensidade. Ao toque
vaginal: colo centralizado, 3 cm de dilatação, 60% de apagamento, consistência amolecida, bolsa das
águas íntegra, apresentação cefálica móvel, plano -3 de De Lee. Exame especular: colo sem dilatação
visível externamente, sem sangramento ativo, secreção vaginal fisiológica (sem sinais de
vaginose/corioamnionite).
Cardiotocografia: BCF basal 140-145 bpm, variabilidade moderada, 2 acelerações em 20 minutos, sem desacelerações. Contrações regulares a cada 2-3 minutos.
Exames laboratoriais: Hemograma: Hb 12,1 g/dL, leucócitos 9.800/mm³ (sem desvio), plaquetas 245.000/mm³, PCR: 0,4 mg/dL (normal < 0,5 mg/dL), Urina I: normal, urocultura em andamento, Swab vaginal para Streptococcus agalactiae (GBS): resultado pendente.
Ultrassonografia obstétrica: Feto único, apresentação cefálica, biometria compatível com 31 semanas, peso estimado 1.650 g (percentil 45), líquido amniótico normal (ILA: 12 cm), placenta grau I anterior.
Considerando o diagnóstico de trabalho de parto prematuro e as recomendações atuais para manejo, qual a melhor conduta?
Cardiotocografia: BCF basal 140-145 bpm, variabilidade moderada, 2 acelerações em 20 minutos, sem desacelerações. Contrações regulares a cada 2-3 minutos.
Exames laboratoriais: Hemograma: Hb 12,1 g/dL, leucócitos 9.800/mm³ (sem desvio), plaquetas 245.000/mm³, PCR: 0,4 mg/dL (normal < 0,5 mg/dL), Urina I: normal, urocultura em andamento, Swab vaginal para Streptococcus agalactiae (GBS): resultado pendente.
Ultrassonografia obstétrica: Feto único, apresentação cefálica, biometria compatível com 31 semanas, peso estimado 1.650 g (percentil 45), líquido amniótico normal (ILA: 12 cm), placenta grau I anterior.
Considerando o diagnóstico de trabalho de parto prematuro e as recomendações atuais para manejo, qual a melhor conduta?
Provas
Questão presente nas seguintes provas
Gestante de 25 anos, G2P1, com 32 semanas de gestação, comparece à consulta de pré-natal na Unidade
Básica de Saúde. Pré-natal iniciado tardiamente no segundo trimestre (primeira consulta com 18
semanas). Realizou exames de rotina naquela ocasião, que incluíam VDRL não reagente. Gestação
atual sem intercorrências até o momento. Nega comorbidades. Primeira gestação há 3 anos: parto
vaginal a termo, recém-nascido saudável. Parceiro fixo há 2 anos, nega novos parceiros sexuais. Nega
lesões genitais atuais ou prévias, corrimento ou sintomas urinários. Nega uso de drogas injetáveis. Ao
exame físico: PA: 110/70 mmHg, AU: 30 cm, BCF: 145 bpm, apresentação cefálica. Ausência de
lesões cutâneas ou em mucosas. Orofaringe sem alterações. Ausência de linfadenopatia. Resultado dos
exames de rotina realizados na consulta atual (32 semanas): hemograma, glicemia, urina I, urocultura:
normais VDRL: 1:16 (reagente), teste treponêmico rápido: REAGENTE.
Ultrassonografia obstétrica (32 semanas): feto único, biometria compatível com idade gestacional, líquido amniótico normal, placenta grau I posterior. Sem sinais sugestivos de sífilis congênita (hepatoesplenomegalia, ascite, hidropsia, espessamento placentário).
A paciente nega tratamento prévio para sífilis. Relata que o parceiro não realizou exames recentemente e não tem acompanhamento médico regular. Questiona sobre o tratamento e possíveis riscos para o bebê. Considerando o diagnóstico de sífilis materna e as recomendações para prevenção da sífilis congênita, qual a conduta mais adequada?
Ultrassonografia obstétrica (32 semanas): feto único, biometria compatível com idade gestacional, líquido amniótico normal, placenta grau I posterior. Sem sinais sugestivos de sífilis congênita (hepatoesplenomegalia, ascite, hidropsia, espessamento placentário).
A paciente nega tratamento prévio para sífilis. Relata que o parceiro não realizou exames recentemente e não tem acompanhamento médico regular. Questiona sobre o tratamento e possíveis riscos para o bebê. Considerando o diagnóstico de sífilis materna e as recomendações para prevenção da sífilis congênita, qual a conduta mais adequada?
Provas
Questão presente nas seguintes provas
Gestante de 32 anos, G1P0, com 31 semanas e 4 dias de gestação, é encaminhada do pré-natal de alto
risco para avaliação em centro terciário devido à suspeita de restrição de crescimento intrauterino
(CIUR). Relata pré-natal iniciado no primeiro trimestre, ultrassonografia inicial com idade gestacional
confirmada. Nega comorbidades maternas. Não fuma, não usa drogas. História familiar: mãe
hipertensa. Às 28 semanas, ultrassom morfológico evidenciou peso fetal estimado no percentil 8 (440
g abaixo do esperado) com relação céfalo-abdominal aumentada. Novo ultrassom com 30 semanas
confirmou peso no percentil 5 com estagnação do crescimento. Paciente assintomática, nega
sangramento, perda de líquido, contrações ou redução de movimentos fetais. Ao exame físico: PA:
125/78 mmHg, FC: 76 bpm, IMC: 21 kg/m². Altura uterina: 26 cm (abaixo do percentil 10 para idade
gestacional). BCF: 148 bpm. Movimentação fetal presente. Exames laboratoriais maternos:
hemograma, função renal, função hepática, proteinúria 24 h: todos normais. Sorologias (TORCHS):
IgG positivo para toxoplasmose e rubéola, IgM negativo. CMV e sífilis: negativos. Ultrassonografia
obstétrica (31 semanas e 4 dias):
•Biometria fetal: DBP: 74 mm (percentil 20), CC: 274 mm (percentil 15), CA: 228 mm (percentil 3), CF: 53 mm (percentil 8)
•Peso fetal estimado: 1.280 g (percentil 3 - abaixo de 2 desvios-padrão)
•Relação CC/CA: 1,20 (aumentada - normal < 1,0 após 32 semanas)
•Índice de líquido amniótico: 6,2 cm (reduzido - normal 8-24 cm)
•Placenta: grau II, localização fúndica
•Anatomia fetal: sem malformações detectadas
•Dopplervelocimetria:
oSístole: Pico de velocidade normal (fluxo anterógrado)
oDiástole: AUSENTE - o fluxo retorna completamente à linha de base (diástole zero)
oÍndice de Pulsatilidade (IP): 2,8 (muito elevado - normal < 1,2 no 3º trimestre)
oÍndice de Resistência (IR): 1,0 (muito elevado - normal < 0,6-0,7)
oRelação S/D: Infinita (diástole = 0)
•Outros Dopplers realizados:
oArtéria cerebral média: IP 1,2 (normal: 1,4-1,8) - vasodilatação cerebral (centralização)
oRelação cerebroplacentária: 0,43 (< 1,0 - anormal, confirma centralização fetal)
oDucto venoso: onda "a" positiva (normal)
•Cardiotocografia: BCF basal 145 bpm, variabilidade moderada, 2 acelerações em 20 minutos, sem desacelerações (reativa).
Considerando o quadro de CIUR grave com os achados dopplervelocimétricos apresentados, qual a conduta mais adequada?
•Biometria fetal: DBP: 74 mm (percentil 20), CC: 274 mm (percentil 15), CA: 228 mm (percentil 3), CF: 53 mm (percentil 8)
•Peso fetal estimado: 1.280 g (percentil 3 - abaixo de 2 desvios-padrão)
•Relação CC/CA: 1,20 (aumentada - normal < 1,0 após 32 semanas)
•Índice de líquido amniótico: 6,2 cm (reduzido - normal 8-24 cm)
•Placenta: grau II, localização fúndica
•Anatomia fetal: sem malformações detectadas
•Dopplervelocimetria:
oSístole: Pico de velocidade normal (fluxo anterógrado)
oDiástole: AUSENTE - o fluxo retorna completamente à linha de base (diástole zero)
oÍndice de Pulsatilidade (IP): 2,8 (muito elevado - normal < 1,2 no 3º trimestre)
oÍndice de Resistência (IR): 1,0 (muito elevado - normal < 0,6-0,7)
oRelação S/D: Infinita (diástole = 0)
•Outros Dopplers realizados:
oArtéria cerebral média: IP 1,2 (normal: 1,4-1,8) - vasodilatação cerebral (centralização)
oRelação cerebroplacentária: 0,43 (< 1,0 - anormal, confirma centralização fetal)
oDucto venoso: onda "a" positiva (normal)
•Cardiotocografia: BCF basal 145 bpm, variabilidade moderada, 2 acelerações em 20 minutos, sem desacelerações (reativa).
Considerando o quadro de CIUR grave com os achados dopplervelocimétricos apresentados, qual a conduta mais adequada?
Provas
Questão presente nas seguintes provas
Gestante de 28 anos, G3P2, com 34 semanas de gestação, dá entrada no pronto-socorro obstétrico
trazida pelo SAMU com queixa de dor abdominal intensa de início súbito há 1 hora, associada a
sangramento vaginal moderado de cor vermelho-escuro. Refere que estava em repouso quando iniciou
dor "em pontada" no abdome, contínua, que não alivia. Nega trauma abdominal. Nega perda de líquido
amniótico. Movimentação fetal presente mas diminuída segundo a paciente. Pré-natal irregular (4
consultas), hipertensão arterial crônica em uso irregular de metildopa. Tabagista (10 cigarros/dia).
Gestações anteriores: 2 partos vaginais, último há 2 anos. Nega uso de cocaína ou outras drogas ilícitas.
Ao exame físico: paciente agitada, queixando-se de dor intensa. PA: 160/105 mmHg, FC: 108 bpm,
Tax: 37,1 °C. Palidez cutâneo-mucosa 2+/4+. Abdome gravídico: útero hipertônico ("em tábua"),
doloroso à palpação difusamente, altura uterina: 31 cm. Não é possível palpar partes fetais. Genitália
externa: sangramento vaginal moderado, vermelho-escuro com coágulos. Ao toque vaginal: colo
posterior, 2 cm de dilatação, 50% de apagamento. BCF detectado ao Sonar: 165 bpm, sem
variabilidade. Não foi possível realizar cardiotocografia por agitação materna. Ultrassonografia à beira
do leito: feto único, cefálico, BCF presente 168 bpm, diminuição do líquido amniótico, imagem
sugestiva de hematoma retroplacentário. Considerando o quadro clínico e a hipótese diagnóstica mais
provável, qual a conduta imediata mais adequada?
Provas
Questão presente nas seguintes provas
Gestante de 30 anos, G2P1, com 26 semanas de gestação, comparece à consulta de pré-natal de rotina.
Primeira gestação sem intercorrências, parto vaginal há 3 anos, recém-nascido com 4.200 g. Nega
diabetes mellitus prévia. História familiar: mãe com diabetes tipo 2 diagnosticado aos 55 anos. IMC
pré-gestacional: 31 kg/m² (obesidade grau I). Ganho ponderal atual: 8 kg. Nega sintomas de
hiperglicemia. Glicemia de jejum no primeiro trimestre: 88 mg/dL (normal). Exame físico: PA: 120/75
mmHg, AU: 26 cm, BCF: 145 bpm. Foi solicitado teste oral de tolerância à glicose com 75g (TOTG75g) conforme protocolo de rastreamento. Paciente retorna com o resultado: TOTG-75g realizado
com 26 semanas: Jejum: 88 mg/dL, 1 hora: 192 mg/dL, 2 horas: 163 mg/dL. Nega sintomas. Nega uso
de corticoides ou outras medicações. Ultrassonografia obstétrica (26 semanas): feto único, biometria
compatível com idade gestacional, percentil 60, líquido amniótico normal, placenta posterior grau 0.
Considerando os resultados do TOTG-75g e as diretrizes atuais para diagnóstico e manejo do diabetes
mellitus gestacional, qual a conduta mais adequada?
Provas
Questão presente nas seguintes provas
Analise a imagem abaixo para responder à questão.
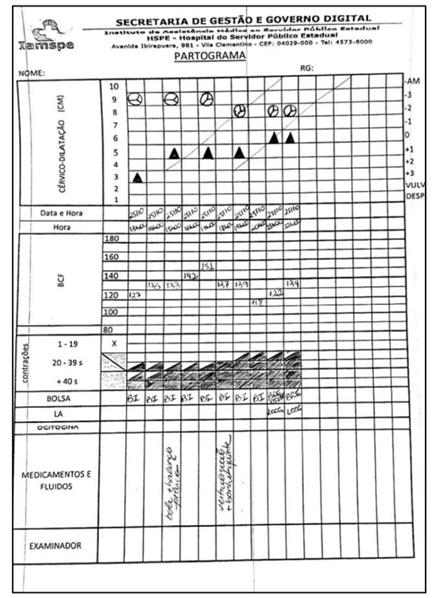
Paciente refere dor intensa, cansaço, solicita analgesia. Dinâmica uterina atual (hora 9): 2-3 contrações em 10 minutos, duração 30-35 segundos. BCF mantém-se reativo, 145 bpm. Considerando a evolução do trabalho de parto demonstrada no partograma, qual a conduta mais adequada?
Provas
Questão presente nas seguintes provas
Gestante de 34 anos, G2P1, com 35 semanas de gestação, é admitida no pronto-socorro com queixa de
dor em hipocôndrio direito de forte intensidade há 6 horas, associada a náuseas e vômitos. Refere
cefaleia occipital intensa e "visão embaçada" há 2 dias. Nega contrações uterinas ou perda de líquido.
Pré-natal irregular, última consulta há 1 mês quando foi diagnosticada hipertensão arterial (PA:
150/100 mmHg) e iniciado metildopa 500 mg 8/8h. Ao exame físico: PA: 170/110 mmHg, FC: 98
bpm, Tax: 37,2 °C. Consciente, orientada, hiperreflexia patelar 3+/4+ com clônus aquileu. Dor intensa
à palpação de hipocôndrio direito. AU: 32 cm, BCF: 152 bpm, tônus uterino normal. Exames
laboratoriais: Hemoglobina: 9,2 g/dL (prévia: 12,1 g/dL há 1 mês), plaquetas: 68.000/mm³, TGO: 198
U/L, TGP: 176 U/L, DHL: 890 U/L, bilirrubina total: 2,8 mg/dL (indireta: 2,1 mg/dL), creatinina: 1,4
mg/dL, proteinúria 24h: 4,2 g. Esfregaço de sangue periférico: esquizócitos presentes. Ultrassonografia
obstétrica: feto único, cefálico, peso estimado 2.100 g (percentil 15), líquido amniótico normal,
placenta grau II de localização fúndica. Considerando o quadro clínico e laboratorial, qual a melhor
conduta?
Provas
Questão presente nas seguintes provas
Cadernos
Caderno Container