Foram encontradas 50 questões.
Paciente do sexo feminino, 53 anos, hipertensa, diabética e tabagista, em uso de enalapril 10mg, de 12/12h, e metformina XR 1000mg 2 vezes ao dia, comparece à Unidade de Pronto Atendimento (UPA) com quadro de palpitações taquicárdicas iniciadas há cerca de 5 dias, com piora há 40 minutos, associado a dor retroesternal em aperto, náuseas e sudorese. Ao exame clínico, apresenta frequência cardíaca de cerca de 160, frequência respiratória 22 irpm, pressão arterial 150/90 mmHg e saturação de O2 95%. Ausculta cardíaca com ritmo irregular, sem sopros.
Ausculta respiratória e abdome sem alterações. Ao monitor eletrocardiográfico a paciente apresenta ausência de onda P e ritmo cardíaco irregular.
Diante do quadro clínico, a conduta correta é
Provas
Paciente do sexo masculino, 56 anos, sem comorbidades, internado com quadro de hemorragia subaracnoide tratado cirurgicamente. No 15º de pós-operatório apresenta quadro de dispneia súbita associado a dor torácica e sudorese profusa. Frequência cardíaca 125 bpm, frequência respiratória 32 irpm, pressão arterial 86/50 mmHg e perfusão periférica de 4 segundos. Ausculta cardíaca com B3 em borda esternal esquerda baixa. Ausculta respiratória normal.
Abdome normal. Foi solicitada angiotomografia de artérias pulmonares que identificou tromboembolia pulmonar.
Diante do quadro, o tratamento correto é
Provas
Paciente do sexo masculino, 35 anos, previamente hígido, dá entrada em sala de emergência por hipotensão e dispneia. Acompanhante descreve que o paciente estava assintomático até 1h atrás quando começou a sentir falta de ar e calor, após almoço com frutos do mar. A avaliação inicial mostra vias aéreas pérvias, frequência respiratória de 26irpm, saturação de O2 de 78%, esforço moderado, presença de sibilos inspiratórios e expiratórios e estridor laríngeo. Expansibilidade simétrica. Frequência cardíaca de 125 e pressão arterial de 70/40mmHg. Ausculta cardíaca sem alterações. Presença de exantema difuso em tronco e parte proximal de membros superiores e membros inferiores.
Diante do quadro clínico, qual a conduta correta?
Provas
Homem, 64 anos, admitido em pronto atendimento com dor precordial intensa. Refere que a dor tem 5 dias de evolução, porém se tornou mais intensa no dia da admissão. É portador de hipertensão arterial e dislipidemia. Refere uso irregular de medicamentos. Ao exame apresentava pressão arterial de 162/90mmHg, frequência cardíaca 101 bpm, frequência respiratória 22 irpm, sat 98% aa. Sons respiratórios normais, sem ruídos adventícios.
Foi solicitado um ECG, mostrado a seguir.
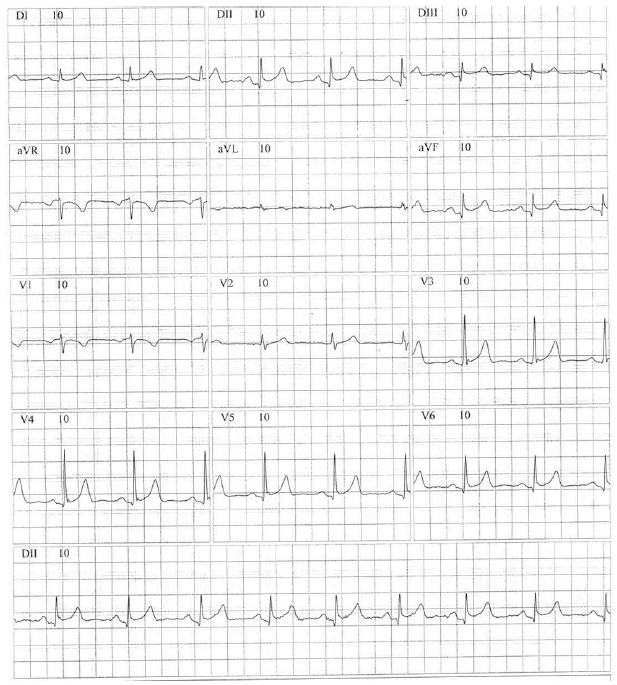
Diante do caso clínico, o tratamento correto é
Provas
Paciente do sexo masculino, 80 anos, portador de neoplasia metastática de próstata em tratamento hormonal e em uso crônico de morfina devido à dor. Foi internado com diagnóstico de COVID-19, tendo permanecido em UTI por 2 dias. Tomografia de tórax realizada no 7º dia mostra acometimento pulmonar de 30%. No 14º dia de internação permanece dependente de oxigenioterapia por cateter nasal a 3 litros/minuto. O exame clínico mostra crepitações esparsas em tórax bilateralmente. Aparelho cardiovascular e abdome normais. A frequência cardíaca é de 90 batimentos por minuto e a pressão arterial de 110/70mmHg. O oxigênio é desligado e a saturação cai para 84%. Após 30 minutos é colhida uma gasometria. O gradiente alvéolo-arterial de oxigênio foi calculado em 13mmHg (Valor normal < 15mmHg).
Diante disso, o provável diagnóstico e a conduta correta são, respectivamente,
Provas
Paciente do sexo masculino, 54 anos, portador de cirrose hepática de etiologia etílica, em tratamento com furosemida 80 mg/dia, espironolactona 200 mg/ dia, propranolol 20 mg, de 8/8h e lactulose, de 8/8h, comparece ao pronto atendimento com quadro de confusão mental iniciado há cerca de 2 dias. Informa que está sem evacuar há cerca de 3 dias. Ao exame, apresenta pressão arterial de 131/90mmHg, frequência cardíaca 92 batimentos por minuto, temperatura axilar de 36,5°C e saturação de 94%. Ausculta cardíaca e respiratória normais. Abdome ascítico, com fígado palpado a 3 cm da reborda costa esquerda.
Diante do quadro clínico, a conduta correta é
Provas
Paciente de 52 anos, sexo feminino, portadora de hipertensão arterial sistêmica e diabetes melitus, foi submetida à angioplastia com stent farmacológico para a artéria descendente anterior devido à angina estável classe funcional III da Canadian Cardiovascular Society, há 2 meses. Procedimento sem intercorrências. Comparece ao consultório para acompanhamento ambulatorial da doença coronariana. Está em uso de AAS 100 mg ao dia, clopidogrel 75 mg ao dia, sinvastatina 40 mg à noite, enalapril 10 mg, de 12 em 12 horas e metformina 850 mg 2 vezes ao dia.
Com relação ao uso do clopidogrel, a conduta adequada nesse momento é
Provas
Paciente do sexo feminino, 65 anos, portadora de hipertensão arterial sistêmica, dislipidemia e diabetes melitus, teve quadro de infarto agudo do miocárdio há cerca de 3 anos, sendo submetida à angioplastia coronariana em artéria descendente anterior. Demais artérias coronárias não tinham alterações. Na ocasião apresentava ecocardiograma sem alterações.
Está sem sintomas desde então e sem limitações. Encontra-se em uso de captopril 25mg, de 8 em 8 horas, hidroclorotiazida 25 mg ao dia, sinvastatina 20mg à noite, AAS 100mg ao dia e insulina NPH 20 UI pela manhã e 10 UI à noite. No momento está com a pressão arterial controlada, bem como LDL de 52mg/dL.
Demais exames sem alterações, incluindo a creatinina e coagulograma. Há cerca de 30 dias foi diagnosticada com adenocarcinoma de estômago, com indicação de ressecção. Possui o encaminhamento do cirurgião solicitando a avaliação de risco perioperatório.
Diante do quadro, a conduta correta é
Provas
Paciente do sexo feminino, 57 anos, portadora de artrite reumatoide, em uso de metotrexate. Em exame periódico de saúde foi identificado que estava hipocorada o que motivou a solicitação de propedêutica complementar.
Os exames mostraram o seguinte resultado:
Hemoglobina 9,5mg/dL (Referência: 12-16 g/dL);
Hematócrito 29% (Referência: 36-48);
Volume corpuscular Médio (VCM) 75fL (Referência: 81-99fL);
Hemoglobina corpuscular média (HCM) 28pg (Referência: 30-34pg);
Reticulócitos 1% (Referência: 0,5-1,5%);
Ferro sérico 40mcg/dL (Referência: 50-170mcg/dL);
Capacidade total de ligação do ferro (CTLF) 400 (Referência: 250-370mcg/dL);
Saturação de transferrina 13% (Referência: 15-50%);
Ferritina 12mcg/L (Referência: 15-149mcg/L).
Diante dos exames, a conduta correta é
Provas
Paciente do sexo feminino, 23 anos, portadora de asma, em uso de budesonida 200mcg de 12/12h e beta-agonista de curta duração quando apresenta crise, comparece ao pronto socorro com quadro de piora da falta de ar há cerca de 2 horas, sem melhora com medicação feita em casa (fenoterol). O atendimento mostra sibilos inspiratórios e expiratórios, com saturação de oxigênio de 86%, frequência respiratória de 26 incursões por minuto, frequência cardíaca de 104 batimentos por minuto e pressão arterial de 134/88mmHg. Demais dados do exame clínico sem alterações. A crise foi considerada moderada.
A paciente teve melhora após a terapia instituída e apresenta critérios de alta hospitalar.
Como se espera que estejam os parâmetros Pico de Fluxo Expiratório (PFE), o volume expiratório forçado no primeiro segundo (VEF1) e o Fluxo Expiratório Forçado Médio (FEF 25-75%), consecutivamente, no momento da crise e no momento da alta, respectivamente?
Provas
Caderno Container