Foram encontradas 50 questões.
Leia o caso clínico a seguir.
Paciente de 75 anos, do sexo feminino, deu entrada em unidade de pronto atendimento com mal-estar, cefaleia e letargia há 24 horas. O filho relatou também história de vômitos e diarreia há qautro dias. Antecedente de “doença cardíaca” e hipotireoidismo, em uso de metoprolol, losartam, hidroclorotiazida e levotiroxina. Ao exame físico apresentava-se desidratada, PA 90x60 mmHg, FC 62 bpm, tempo de enchimento capilar lentificado, ausculta pulmonar normal. Após reposição volêmica cautelosa com solução isotônica, foram colhidos exames laboratoriais que evidenciaram um sódio sérico de 122 mEq/L. Glicemia e função renal normais.
A conduta indicada nesse caso é
Provas
Caso Clínico IV
Paciente do sexo masculino, de 58 anos, empresário, natural e procedente de Goiânia – Goiás, procurou unidade de pronto atendimento relatando que há uma semana iniciou quadro gripal caracterizado por febre aferida (38,5 ºC), dores no corpo, coriza e obstrução nasal. Três dias depois, passou a sentir muito cansaço e mal-estar. Nesta ocasião procurou atendimento em unidade primária, onde realizou radiografia de tórax e recebeu o diagnóstico de pneumonia. Foi medicado com amoxacilina clavulanato por via oral, com a recomendação de retornar caso piorasse. Continuou cada vez mais cansado, retornando ao serviço de emergência novamente dois dias depois. Antecedente de hipertensão arterial em uso de losartana 50mg duas vezes ao dia. Nega outras comorbidades. Nega tabagismo. Ao exame físico, mostrava-se em regular estado geral, corado, hidratado, anictérico, cianótico +/4, dispneico +++/4, sem linfonodomegalias. Temperatura axilar de 36,8 ºC. Glasgow 15. Aparelho cardiovascular: bulhas rítmicas normofonéticas sem sopros, frequência cardíaca 110 bpm, pressão arterial de 130x90 mmHg. Aparelho respiratório: frequência respiratória de 32 incursões por minuto, com uso de musculatura acessória, ausculta pulmonar com estertores crepitantes difusos em ambos os pulmões. SpO2: 85% em ar ambiente. Abdome: nada digno de nota, sem visceromegalias. Extremidades sem edema. Peso 78 kg; altura 1,65m. Foi realizada uma nova radiografia de tórax (imagem abaixo) e coletados exames laboratoriais, incluindo hemoculturas e perfil virológico. Gasometria arterial colhida na entrada evidenciou: pH = 7,53; PaCO2 = 30 mmHg; PaO2 = 50 mmHg; bicarbonato = 24 mEq/L; base excess = +0,5 mEq/L; e SaO2 = 85%.
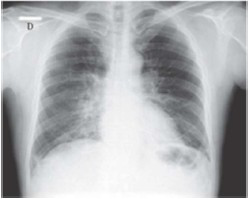
Dois dias após a sua internação hospitalar, o paciente encontra-se sob ventilação mecânica assistida-controlada a volume, com volume corrente de 450ml, PEEP 5 cmH2O, frequência respiratória de 20 incursões por minuto e fração inspirada de oxigênio (FiO2) a 100%. Gasometria colhida evidencia pH = 7,36; PaCO2 = 40 mmHg; PaO2 = 95 mmHg; bicarbonato = 22 mEq/L e SaO2 = 97%. Diante do quadro,
Provas
Caso Clínico IV
Paciente do sexo masculino, de 58 anos, empresário, natural e procedente de Goiânia – Goiás, procurou unidade de pronto atendimento relatando que há uma semana iniciou quadro gripal caracterizado por febre aferida (38,5 ºC), dores no corpo, coriza e obstrução nasal. Três dias depois, passou a sentir muito cansaço e mal-estar. Nesta ocasião procurou atendimento em unidade primária, onde realizou radiografia de tórax e recebeu o diagnóstico de pneumonia. Foi medicado com amoxacilina clavulanato por via oral, com a recomendação de retornar caso piorasse. Continuou cada vez mais cansado, retornando ao serviço de emergência novamente dois dias depois. Antecedente de hipertensão arterial em uso de losartana 50mg duas vezes ao dia. Nega outras comorbidades. Nega tabagismo. Ao exame físico, mostrava-se em regular estado geral, corado, hidratado, anictérico, cianótico +/4, dispneico +++/4, sem linfonodomegalias. Temperatura axilar de 36,8 ºC. Glasgow 15. Aparelho cardiovascular: bulhas rítmicas normofonéticas sem sopros, frequência cardíaca 110 bpm, pressão arterial de 130x90 mmHg. Aparelho respiratório: frequência respiratória de 32 incursões por minuto, com uso de musculatura acessória, ausculta pulmonar com estertores crepitantes difusos em ambos os pulmões. SpO2: 85% em ar ambiente. Abdome: nada digno de nota, sem visceromegalias. Extremidades sem edema. Peso 78 kg; altura 1,65m. Foi realizada uma nova radiografia de tórax (imagem abaixo) e coletados exames laboratoriais, incluindo hemoculturas e perfil virológico. Gasometria arterial colhida na entrada evidenciou: pH = 7,53; PaCO2 = 30 mmHg; PaO2 = 50 mmHg; bicarbonato = 24 mEq/L; base excess = +0,5 mEq/L; e SaO2 = 85%.

Depois de internado em unidade de terapia intensiva, esse paciente recebeu tratamento clínico apropriado, com suplementação inicial de oxigênio por máscara a 5 L/min. Vinte e quatro horas após a admissão hospitalar, ele apresentava Glasgow 11 (ocular 3+ verbal 3+ motora 5), frequência cardíaca 115bpm, pressão arterial de 150x90 mmHg, frequência respiratória de 22 incursões por minuto, SpO2 87% com máscara a 10 L/min. Ausculta pulmonar mantém estertores crepitantes difusos em ambos os pulmões. Uma nova gasometria evidenciou: pH = 7,37; PaCO2 = 45 mmHg; PaO2 = 70 mmHg; bicarbonato = 25 mEq/L e SaO2 = 88%. Esse resultado evidenciou
Provas
Caso Clínico IV
Paciente do sexo masculino, de 58 anos, empresário, natural e procedente de Goiânia – Goiás, procurou unidade de pronto atendimento relatando que há uma semana iniciou quadro gripal caracterizado por febre aferida (38,5 ºC), dores no corpo, coriza e obstrução nasal. Três dias depois, passou a sentir muito cansaço e mal-estar. Nesta ocasião procurou atendimento em unidade primária, onde realizou radiografia de tórax e recebeu o diagnóstico de pneumonia. Foi medicado com amoxacilina clavulanato por via oral, com a recomendação de retornar caso piorasse. Continuou cada vez mais cansado, retornando ao serviço de emergência novamente dois dias depois. Antecedente de hipertensão arterial em uso de losartana 50mg duas vezes ao dia. Nega outras comorbidades. Nega tabagismo. Ao exame físico, mostrava-se em regular estado geral, corado, hidratado, anictérico, cianótico +/4, dispneico +++/4, sem linfonodomegalias. Temperatura axilar de 36,8 ºC. Glasgow 15. Aparelho cardiovascular: bulhas rítmicas normofonéticas sem sopros, frequência cardíaca 110 bpm, pressão arterial de 130x90 mmHg. Aparelho respiratório: frequência respiratória de 32 incursões por minuto, com uso de musculatura acessória, ausculta pulmonar com estertores crepitantes difusos em ambos os pulmões. SpO2: 85% em ar ambiente. Abdome: nada digno de nota, sem visceromegalias. Extremidades sem edema. Peso 78 kg; altura 1,65m. Foi realizada uma nova radiografia de tórax (imagem abaixo) e coletados exames laboratoriais, incluindo hemoculturas e perfil virológico. Gasometria arterial colhida na entrada evidenciou: pH = 7,53; PaCO2 = 30 mmHg; PaO2 = 50 mmHg; bicarbonato = 24 mEq/L; base excess = +0,5 mEq/L; e SaO2 = 85%.

Considerando o caso clínico, o quadro sugere como diagnóstico
Provas
Caso Clínico III
Paciente de 65 anos, deu entrada em unidade de pronto atendimento após ter sido encontrado “caído” em casa. Ao exame: FC 90bpm, PA 90x50 mmHg, FR 18 ipm, abertura ocular a estímulos dolorosos, gemidos e sons incompreensíveis, localizando estímulos dolorosos. Exames colhidos evidenciaram: pH 7,12 paO2 57 mmHg, paCO2 25 mmHg, HCO3 7 mEq/L, Na 133 mEq/L, Cloro 94 mEq/L, K 6,8 mEq/L, albumina 4,0 g/dL.
Nas intervenções terapêuticas direcionadas para hipercalemia, os diuréticos de alça
Provas
Caso Clínico III
Paciente de 65 anos, deu entrada em unidade de pronto atendimento após ter sido encontrado “caído” em casa. Ao exame: FC 90bpm, PA 90x50 mmHg, FR 18 ipm, abertura ocular a estímulos dolorosos, gemidos e sons incompreensíveis, localizando estímulos dolorosos. Exames colhidos evidenciaram: pH 7,12 paO2 57 mmHg, paCO2 25 mmHg, HCO3 7 mEq/L, Na 133 mEq/L, Cloro 94 mEq/L, K 6,8 mEq/L, albumina 4,0 g/dL.
Diante dos resultados supracitados, houve solicitação de um eletrocardiograma, que apresentou alterações eletrocardiográficas sugestivas de hipercalemia, tais como
Provas
Caso Clínico III
Paciente de 65 anos, deu entrada em unidade de pronto atendimento após ter sido encontrado “caído” em casa. Ao exame: FC 90bpm, PA 90x50 mmHg, FR 18 ipm, abertura ocular a estímulos dolorosos, gemidos e sons incompreensíveis, localizando estímulos dolorosos. Exames colhidos evidenciaram: pH 7,12 paO2 57 mmHg, paCO2 25 mmHg, HCO3 7 mEq/L, Na 133 mEq/L, Cloro 94 mEq/L, K 6,8 mEq/L, albumina 4,0 g/dL.
Os resultados apresentados na gasometria desse paciente evidenciaram
Provas
Delirium é uma síndrome clínica presente em 10-16% dos pacientes idosos atendidos no Departamento de emergência. Apesar de a presença de delirium correlacionar-se de modo consistente com aumento da morbimortalidade, estima-se que até 60% dos casos não sejam diagnosticados. A apresentação clínica do delirium tem como característica central
Provas
Caso Clínico II
Paciente do sexo feminino, de 65 anos, com quadro de “cansaço” que vem piorando progressivamente até o repouso há cinco dias. Relata ter acordado com “falta de ar” na última madrugada. Antecedente de “problema de coração”. Fez uma cirurgia odontológica há duas semanas. Desde então, fez uso de anti-inflamatório não hormonal para alívio da dor e passou a ingerir alimentos mais líquidos (caldos, sopas). Faz uso crônico de sacubitril/valsartana 24/26mg duas vezes ao dia, carvedilol 6,25mg duas vezes ao dia, espironolactona 12,5mg/dia e furosemida 40mg/dia. Ao exame: lúcida, orientada, hidratada, afebril. FR 26 ipm, estertores crepitantes em 2/3 inferiores bilateralmente. Sibilos esparsos. Turgência jugular evidente. FC 64 bpm. PA 170x90mmHg. Bulhas rítmicas, normofonéticas, sem sopros audíveis. Edema de membros inferiores bilateral (3+/4+). Extremidades com tempo de enchimento capilar apropriado.
Considerando o quadro clínico da paciente, a melhor estratégia terapêutica inicial indicada é
Provas
Caso Clínico II
Paciente do sexo feminino, de 65 anos, com quadro de “cansaço” que vem piorando progressivamente até o repouso há cinco dias. Relata ter acordado com “falta de ar” na última madrugada. Antecedente de “problema de coração”. Fez uma cirurgia odontológica há duas semanas. Desde então, fez uso de anti-inflamatório não hormonal para alívio da dor e passou a ingerir alimentos mais líquidos (caldos, sopas). Faz uso crônico de sacubitril/valsartana 24/26mg duas vezes ao dia, carvedilol 6,25mg duas vezes ao dia, espironolactona 12,5mg/dia e furosemida 40mg/dia. Ao exame: lúcida, orientada, hidratada, afebril. FR 26 ipm, estertores crepitantes em 2/3 inferiores bilateralmente. Sibilos esparsos. Turgência jugular evidente. FC 64 bpm. PA 170x90mmHg. Bulhas rítmicas, normofonéticas, sem sopros audíveis. Edema de membros inferiores bilateral (3+/4+). Extremidades com tempo de enchimento capilar apropriado.
De acordo com os dados apresentados, qual é o perfil clínico-hemodinâmico dessa paciente?
Provas
Caderno Container