Foram encontradas 611 questões.
Mulher de 66 anos, antecedente pessoal de tratamento de câncer de mama há três anos, em uso atual contínuo de inibidor de aromatase. Refere ter sido previamente submetida à quimioterapia com taxanos e à imunoterapia com trastuzumabe. O SUBTIPO INTRÍNSECO DO CARCINOMA MAMÁRIO CONSIDERADO É:
Provas
Mulher, 28a, G2P1C1A0, vem para primeira consulta de pré-natal às 14 semanas de gestação. Antecedente Pessoais: hipertensão arterial crônica e eclampsia às 28 semanas da primeira gestação, há 3 anos. A CONDUTA É:
Provas
Menina, 8a, é trazida para atendimento por febre e tosse há 2 dias, com piora progressiva. Hoje com cansaço e falta de ar. Antecedente pessoal: asma em uso de beclometasona via inalatória 200 mcg 2x/dia. Exame físico: FR= 43 irpm, FC=120 bpm, T= 39ºC, pálido, retração intercostal e subcostal; oximetria de pulso (ar ambiente) = 90%; Pulmão: murmúrio vesicular diminuído em base esquerda, com estertores subcrepitantes à esquerda. Radiograma de tórax:
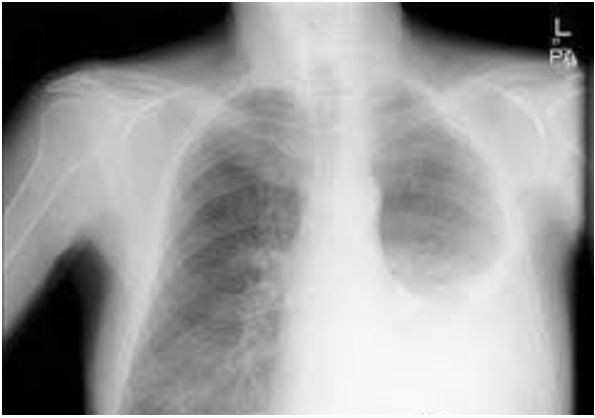
TRATA-SE DE UMA INSUFICIÊNCIA RESPIRATÓRIA:
Provas
Menina, 12a, foi à Unidade Básica de Saúde para vacinação com sua carteira. Estava com a vacinação adequadas para a idade até 5 anos. Recebeu hoje as vacinas Papilomavirus humano (HPV) e meningocócica ACWY. A CONDUTA É:
Provas
Homem, 34a, vítima de acidente motociclístico é levado à Unidade de Emergência Referenciada pelo SAMU devido a TCE grave, com via aérea definitiva e acessos venosos. Foi realizada abordagem pela equipe de neurocirurgia. No quinto pós-operatório na UTI, evoluiu com pupilas midriáticas e fixas. Foi suspensa a sedoanalgesia para início do Protocolo de Morte Encefálica. A sequência da avaliação do Protocolo foi: primeiro teste clínico, exame complementar e segundo teste clínico. O Protocolo foi positivo para morte encefálica. A família decidiu por não doar os órgãos. Após esta decisão, os meios artificiais de suporte orgânico foram suspensos e o paciente foi retirado da ventilação mecânica, evoluindo com queda da saturação de oxigênio, bradicardia e linha isoelétrica no monitor cardíaco. A HORA DE ÓBITO QUE DEVE CONSTAR NA DECLARAÇÃO DE ÓBITO É A DO:
Provas
Homem 43a, retorna à Unidade Básica de Saúde com resultados de exames. Antecedente pessoal: Nega tabagismo e etilismo. Exame físico: IMC= 23 kg/m2 , circunferência abdominal= 115 cm, PA= 135x92 mmHg. Ultrassonografia abdominal: fígado hiperecogênico com contraste hepatorrenal moderado; triglicérides= 210 mg/dL, Colesterol HDL= 31 mg/dL, glicemia em jejum= 113 mg/dL, PCR ultrassensível= 4mg/dL, HOMA= 3,5. A HIPÓTESE DIAGNÓSTICA É:
Provas
Mulher, 23a, procura atendimento médico com dor na região submandilar esquerda quando mastiga. Nega febre. Exame físico: Cavidade oral: tumefação de consistência fibroelástica, de 2 cm, no assoalho da boca; em região da desembocadura do ducto de Wharton palpa-se nódulo endurecido de 3 mm. A HIPOTESE DIAGNÓSTICA É:
Provas
Mulher, 28a, com queixa de queimação no andar superior do abdome, retorna para avaliação de resultado de endoscopia digestiva alta (EDA), realizada há 3 semanas. Antecedentes pessoais: uso regular de inibidor da bomba de protóns (IBP) há 2 anos e tabagismo 10 maços/ano. EDA: uma úlcera duodenal ativa e pesquisa de Helicobacter pylori negativa. A CONDUTA É:
Provas
Homem, 25a, vítima de colisão frontal de carro a 100 km/hora, ocupante no banco dianteiro e com cinto de segurança. Atendido pelo SAMU no local. Exame físico: PA= 130x80 mmHg; FC= 110 bpm, FR= 30 irpm, oximetria de pulso (máscara de oxigênio 10 litros/min)= 90%; neurológico: Glasgow= 5, anisocoria (direita maior que esquerda). Foram realizados intubação orotraqueal, 1.000 mL de solução de Ringer com lactato e transferido para um hospital. Na admissão realizaram-se: exames radiográficos simples do tórax e de bacia e FAST (focused assessment with sonography for trauma), na sala de emergência, sendo respectivamente: sem alterações e negativo. A CONDUTA A SEGUIR É:
Provas
VALORES DE REFERÊNCIA | |||
Hb (hemoglobina) | 12-14 g/dL | Tempo protrombina (TP) | 11-12,5 seg. |
Ht (hematócrito) | 35-49% | Tempo de tromboplastina ativada (TTPA) | 30-43 seg. |
HCM | 26-34 g/L | R | < 1,2 |
VCM | 78-100fl | RNI | < 1,25 |
Reticulócitos | 25.000 – 75000 mm³ 0,5 – 1,5% | ||
Leucócitos | 5.000 – 10.000 mm³ | Eletroforese de hemoglobina | HbA1 > 95% HbA2 1,5 – 3,7% Hb fetal < 2% |
Plaquetas | 150.000 a 4000.000mm³ | ||
AST | 10-30 U/L | ||
Proteinúria | < 0,15g/24h | ALT | 10-40 U/L |
Fosfatase Alcalina | Homem 40 – 129 U/L Mulher 35 – 104 U/L | ||
Gama-GT | 7-50 UI/L | ||
Bilirrubina total | 0,2- 1,0 mg/dl | ||
Bilirrubina direta | 0,1 – 0,4 mg/dl | ||
Colesterol total | < 200mg/dL | Sódio | 135 – 145 mEq/L |
HDL colesterol | > 40 mg/dL | Potássio | 3,5 – 5,5 mEq/L |
LDL colesterol | < 130 mg/dL | Cálcio | 8,4 – 10 mg/dL |
Triglicérides | < 160 mg/dL | Cloreto | 98 – 106 mMol/L |
TIBC | 242 – 450 µg/dL | Lactato | 0,5 – 1, 6 mMol/L |
Ferro sérico | 30 – 160 µg/dL | Glicemia | 74-99 mg/dL |
Ferritina | 23-336ng/mL homen 11-306 ng/mL mulher | FSH | 5 – 30 mi/mL |
LH | 5 – 25 mUI/mL | ||
Albumina | 3,5- 4,7 g/dL | Prolactina | 2 – 29 ng/mL |
TSH | 0,38-5,33 µUI/mL | ||
T4 livre | 0.9 – 1,8ng/dL | ||
Complemento C3 | 90-170mg/dL | ||
Lactatodesidrogenase | 140-271 U/L | PCR ultrasensível | < 0.3 mg/dL |
Creatinofosfoquinase (CK) | Homem < 171 U/L Mulher < 145 U/L | ||
Creatinina | 0,4 – 1,2 mg/dL | ||
Ureia | 15 – 45 mg/dL | ||
Haptoglobina | 30 – 230 mg/dL | ||
Gasometria arterial | pH 7,35 – 7,45 PO2 83 – 108 mmHg PCO2 32 – 48 mmHg HCO3 19 – 24 mmmol/L BE -2 – 3 mmol/L | Hemoglobina glicada (HbA1c) | Ate 6% |
Mulher, 61a, vem com queixa de sangue vivo nas fezes há cerca de quatro meses. O sangue é em pequena quantidade e não há dor ao evacuar. Nega náusea, vômitos ou perda de peso. Nega história familiar de neoplasia. Antecedente pessoal: diabete melito tipo 2, em uso de metformina. Exame físico: descorada +/4+. PARA O PROSSEGUIMENTO DA INVESTIGAÇÃO ETIOLÓGICA DEVE REALIZAR:
Provas
Caderno Container