Foram encontradas 600 questões.
Mulher, 30 anos, previamente saudável, apresenta fadiga persistente, sensação de “nevoeiro mental” e distúrbios do sono. Também relata que o coração acelera ao ficar de pé, acompanhado de tontura. Não usa medicamentos nem drogas ilícitas. Exames laboratoriais normais, incluindo testes tireoidianos e marcadores cardiovasculares.
Além de uma história clínica completa e exame físico, qual outra ferramenta diagnóstica deve ser considerada precocemente na avaliação dessa paciente?
Provas
Mulher, 39 anos, procura atendimento com seu médico de atenção primária. Ela relata início de cefaleia aguda há 2 dias, diferente de qualquer cefaleia prévia, sem melhora com paracetamol a cada 6 horas. Além disso, apresenta visão borrada transitória, dispneia leve e pouco apetite. Histórico médico: fenômeno de Raynaud, asma, depressão, refluxo gastroesofágico. Medicações: inalador de albuterol conforme necessidade, omeprazol, sertralina. Exame físico: T 37 ºC; pulso 98; PA 155 × 95 mmHg; FR 15; saturação 93% em ar ambiente.
Encontra-se magra, desconfortável pela dor. Realizou o exame de fundo de olho, que mostrou borramento dos discos ópticos (papiledema). Nos demais exames feitos, tem-se o seguinte: cardiovascular: ritmo regular, sem sopros/atritos; pulmões: estertores inspiratórios finos nas bases. extremidades: edema discreto e pequenas úlceras/erosões digitais nos 2o e 3o dedos.
Ela é encaminhada ao pronto-socorro para tratamento imediato.
Em face do exposto, o medicamento é mais apropriado para essa paciente é:
Provas
Homem, 56 anos, com história significativa de uso crônico de álcool, múltiplas internações por abstinência alcoólica e vários episódios de pancreatite, apresenta-se com queixas crônicas de múltiplas quedas, dor em queimação em extremidades e fraqueza muscular. Refere piora recente com dispneia em repouso e aos esforços, ortopneia, palpitações e edema bilateral de membros inferiores, há 1–2 meses. Não tem acompanhamento médico há 2 anos. Última ingestão alcoólica foi há cerca de 24 horas. Exame físico: ansioso e agitado. T 37,4 ºC; PA 180/90 mmHg; FC 130 bpm (regular); FR 20; SatO2 96% ambiente. Estertores bibasais, precórdio hiperdinâmico, sem bulhas adicionais. Edema 2+ MMII; sensibilidade diminuída em MMII; marcha instável. Sem alucinações, consciente e orientado.
Realizou EcG, conforme segue:
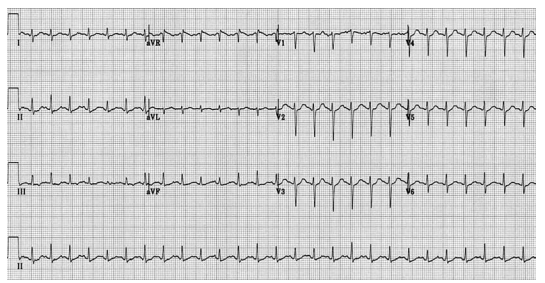
Raio-X: derrames pleurais bilaterais; ECO: câmaras de tamanho normal, função normal, índice cardíaco 5,0 L/min/m2.
Assinale a alternativa que melhor explica os achados cardíacos desse paciente.
Provas
Homem, 69 anos, tabagista de longa data, chega ao pronto-socorro com dor torácica anterior intensa, em “facada”, acompanhada de diaforese, que o acordou há 2 horas. Ele nega dispneia, mas refere que a dor é contínua, intensa e irradia para dorso e ombros. Histórico: hipertensão de longa data mal controlada; diabetes e doença vascular periférica. Não é aderente às medicações, fuma 1 maço/dia, há 30 anos, e consome álcool regularmente.
Durante o exame físico, a dor diminuiu. Sinais vitais: T 37,1 ºC, FC 110 bpm, PA 180 × 90 mmHg no braço direito e 120 × 63 mmHg no esquerdo, FR 18. Está alerta. ECG: inversão de ondas T em V3–V4.
Realizou-se angiotomografia de tórax, conforme imagem a seguir

(Arquivo pessoal; imagem usada com autorização)
Diante do exposto, qual é o próximo melhor passo no tratamento?
Provas
Mulher, 28 anos, portadora de cardiomiopatia hipertrófica não obstrutiva confirmada (ressonância sem obstrução significativa em repouso/provocação). Relata história de síncope inexplicada há 6 meses. Holter 24 h com taquicardia ventricular não sustentada (TVNS). Ressonância com realce tardio difuso >15% da massa ventricular. Espessura septal máxima = 32 mm. FEVE 60%. Sem história pessoal de TV/FV. Cálculo de risco (HCM Risk-SCD) estimado em 7,8% em 5 anos.
Qual é a melhor conduta neste momento para prevenção de morte súbita?
Provas
Homem, 39 anos, previamente hígido, apresenta episódio de síncope noturna enquanto dormia, presenciada pela esposa que tentou acordá-lo, sem sucesso. História familiar revela morte súbita em um primo de primeiro grau, aos 28 anos.
ECG basal:
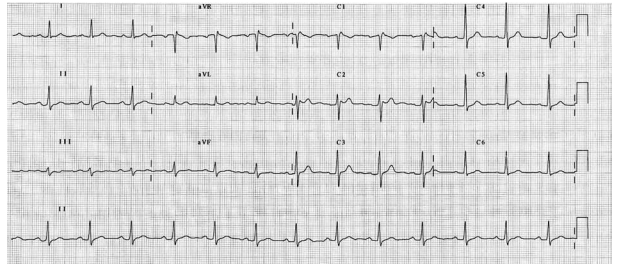
(Arquivo pessoal; imagem usada com autorização)
Foi realizado teste farmacológico com ajmalina, que desencadeou o ECG a seguir:
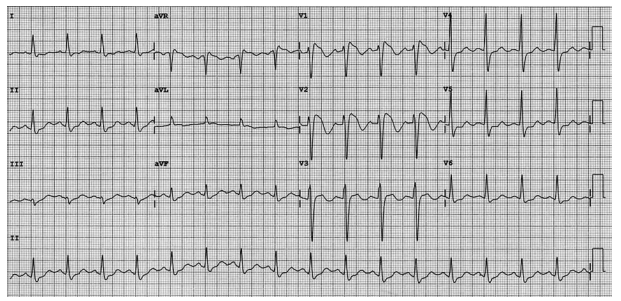
(Arquivo pessoal; imagem usada com autorização)
Holter 24 h: extrassístoles ventriculares esparsas, sem TVNS. Ecodopplercardiograma e ressonância cardíaca sem alterações estruturais. O paciente relata febre recente (39 ºC), 2 dias antes do evento.
Qual é a conduta mais apropriada nesse momento para prevenção de morte súbita?
Provas
Homem, 42 anos, previamente hígido, é avaliado após episódio de síncope durante exercício moderado. Não faz uso de medicações. Antecedentes familiares: irmão falecido subitamente aos 29 anos, sem causa definida.
Exames complementares:
• ECG basal: ondas T negativas profundas em V1–V3, QRS normal.
• Holter 24 h: extrassístoles ventriculares frequentes com morfologia de BRE e eixo superior, além de 2 episódios de TVNS (máximo 9 batimentos).
• Ecocardiograma transtorácico: função ventricular direita discretamente reduzida, aneurisma focal em parede anterior do VD.
• Ressonância magnética cardíaca (CMR): realce tardio fibroadiposo no VD subtricuspídeo e região infundibular anterior.
• Testes laboratoriais normais. Não há doença arterial coronariana.
Qual é a conduta mais apropriada para prevenção de morte súbita nesse paciente?
Provas
Homem, 68 anos, portador de insuficiência cardíaca direita por hipertensão pulmonar e insuficiência tricúspide funcional grave, interna por distensão abdominal e edema. Exame Físico: turgência jugular a 45º; refluxo hepatojugular positivo; hepatomegalia dolorosa e ascite moderada. Exames laboratoriais: AST 52 U/L; ALT 58 U/L; FA 180 U/L; GGT 220 U/L; bilirrubina total 2,1 mg/dL (direta 1,1); albumina 3,2 g/dL; INR 1,4, BNP 1450 pg/mL. US-Doppler: veia cava inferior dilatada e pouco colabável; veias hepáticas com fluxo reverso sistólico/pulsátil; portal com marcada pulsatilidade. Paracentese diagnóstica: SAAG = 1,4 g/dL; proteína do líquido ascítico = 3,5 g/dL; cultura negativa.
Qual é a conduta prioritária para abordar a disfunção hepática desse paciente?
Provas
Provas
Homem, 58 anos, teve infarto agudo do miocárdio há 4 meses, quando foi realizada angioplastia primária de DA. Segue assintomático, sem insuficiência cardíaca. Medicação: atorvastatina 80 mg/dia; ezetimiba 10 mg/dia; AAS 100 mg/dia; ticagrelor 90 mg 12/12 h; dapagliflozina 10 mg. Exames recentes: LDL-C 68 mg/dL; PCR ultrassensível 3,2 mg/L; Lp(a) 180 nmol/L (normal até 72 mg/dL); TFG 74 mL/min/1,73 m2; TGO/TGP normais; IMC 28 kg/m2; PA 124 × 76 mmHg.
De acordo com as diretrizes de prevenção secundária mais atuais, qual é o próximo passo prioritário para reduzir risco residual aterotrombótico neste momento?
Provas
Caderno Container